پری ایمپلنتایتیس چیست؟
پری ایمپلنتایتیس یکی از عوارض پس از درمان ایمپلنت است که با درگیر نمودن بافت های سخت و نرم اطراف ایمپلنت استئواینتگریت شده، منجر به بروز التهاب و مشکلاتی خواهد شد. به عبارتی، در صورتی که التهاب بافت نرم اطراف ایمپلنت به بافت های زیرین و استخوان اطراف منتقل شود، تخریب و تحلیل استخوان اتفاق افتاده و پری ایمپلنتایتیس رخ خواهد داد. عوامل متعددی در بروز این بیماری نقش دارند که در این میان علاوه بر جنبه های استئواینتگریشن، نوع و ساختار سطح ایمپلنت از اهمیت زیادی برخوردار است. علت اصلی بروز پری ایمپلنتایتیس، تجمع و تشکیل بیوفیلم های باکتری روی سطح ایمپلنت تشخیص داده شده که باعث تحلیل استخوان های نگهدارنده و در پی آن پس زدن ایمپلنت توسط بافت شده و بدن را در معرض خطری جدی قرار میدهند.
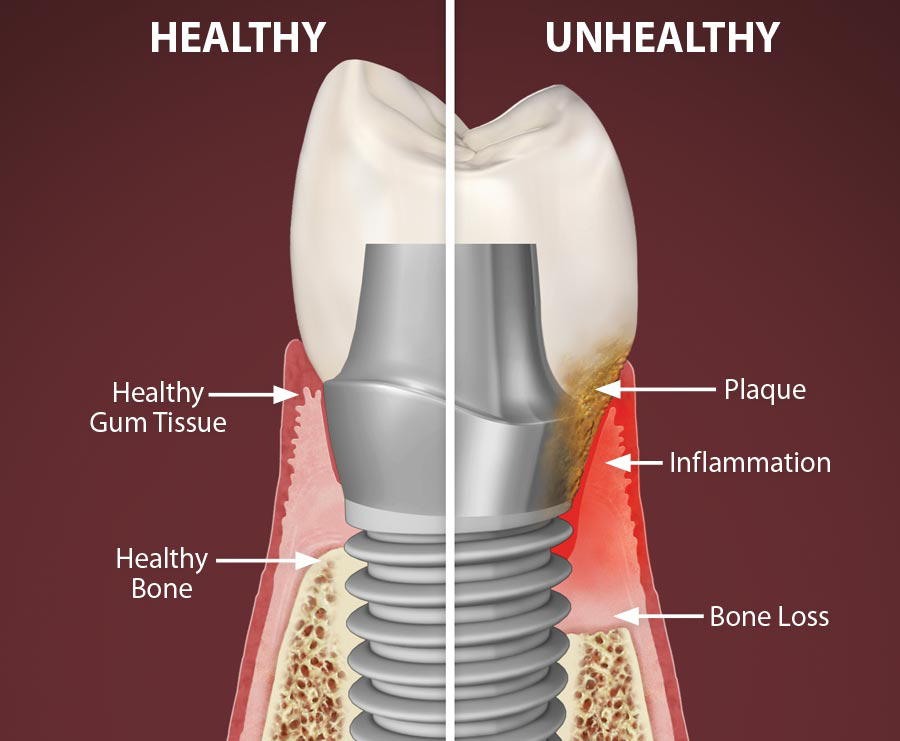
این بیماری، می تواند تحت تاثیر چهار عامل بروز کند:
1. عوامل مربوط به بیمار شامل بیماری های سیستماتیک ( مثل دیابت و پوکی استخوان) و سوابق دندانپزشکی او ( مثل سابقه ابتلا به بیماری های پریودنتال)
2. عوامل اجتماعی مثل وضعیت بهداشت دهان و دندان و عادات سیگار کشیدن
3. رفتارهای پارافانکشنال ازجمله دندان قروچه
4. عوامل یاتروژنیک و خطاهای مربوط به کادر درمانی
در نگاهی کلی، روش های درمان بیماری پری ایمپلنتایتیس به چند دسته تقسیم می شوند:
1. تجویز و اجرای سیستم آنتی بیوتیک
2. دبریدمان مکانیکی همراه / بدون آنتی بیوتیک های سیستماتیک
3. دبریدمان مکانیکی همراه / بدون داروهای موضعی و شستشوی کلروهگزیدین
4. دبریدمان مکانیکی ترکیب شده با لیزر
5. دبریدمان جراحی
6. روش های جراحی همراه با (GBR (Guide Bone Regerenation جهت اصلاح ضایعات پوستی و بافت دهان
7. استفاده از لیزر
کدام روش بهتر است؟
به دلیل گستردگی و بعضاً وجود ناهمگونی در حوزه مطالعات ایمپلنتولوژی، نمی توان با قطعیت گفت که کدام یک از این روش ها بهتر یا بدتر از بقیه است. اما بررسی های اخیر پروتکل های جراحی در حوزه ایمپلنت و درمان پری ایمپلنتایتیس، نشان داده که برای افزایش موفقیت و تضمین نتیجه، تعیین برتری یک روش واحد نسبت به سایرین ضروری است. با این وجود، هم دندانپزشکان و هم محققان در این موضوع توافق نظر دارند که مهم ترین اصل و شاخص پیشگیری از بروز این بیماری، محفوظ داشتن سطح ایمپلنت از آلودگی ها می باشد. همه متد ها، اعم از متدهای مکانیکی، شیمیایی و استفاده از لیزر، مزایا و معایب خاص خود را دارا هستند. مطالعات حاکی از این است که:
- روش های غیرجراحی، از قابلیت پیش بینی قدرتمندی برای درمان برخوردار نیستند.
- روش های شیمیایی مثل استفاده از کلروهگزیدین، صرفاً می تواند اثرات محدودی بر پارامترهای بالینی و میکروبیولوژیکی داشته باشد.
- روش های مکانیکی همراه با آنتی بیوتیک، صرفاً قادر هستند خونریزی های پراب را کاهش دهند.
طبق اظهارات پروفسور استورات جی فروم، مدیر تحقیقات بالینی بخش ایمپلنت در مرکز دندانپزشکی دانشگاه نیویورک، اخیراً در یک پروتکل جراحی احیاکننده که بر اساس مطالعه 170 ایمپلنت متوالی در 100 بیمار و طی یک دوره 2 تا 10 ساله انجام گرفته، نشان داده شده است که استفاده از هر دو روش مکانیکی و شیمیایی برای پاکسازی سطح ایمپلنت به همراه بن گرفت، میزان بقای ایمپلنت را تا 98 درصد افزایش خواهد داد. در مطالعه ای دیگر، استفاده از لیزر به عنوان یک پروتکل رژنراتیو برای درمان بیماری پری ایمپلنتایتیس پیشنهاد داده شد. دو مطالعه سیستماتیک نیز گزارش دادند که مزایای استفاده از لیزر برای درمان موفق، محرز شده است. همچنین پیش از این گزارش شده بود که استفاده از پروتکل ضدعفونی کننده لیزر با (GTR (Guided Tissue Regeneration ممکن است نتایج بالینی را تا 5 سال بهبود دهد، اگرچه با توجه به نتایج درازمدت روش های احیا کننده که در نبود لیزر نیز موفق عمل می کردند، بررسی بیشتر نقش لیزر در این زمینه ضروری به نظر می رسد.
منابع:
Suarez, F., Monje, A., Galindo-Moreno, P., & Wang, H. L. (2013). Implant surface detoxification: a comprehensive review. Implant dentistry, 22(5), 465-473.Klinge, B., Gustafsson, A., & Berglundh, T. (2002). A systematic review of the effect of anti‐infective therapy in the treatment of peri‐implantitis. Journal of clinical periodontology, 29(s3), 213-225.
Froum, S. (2011). Review of the treatment protocols for peri-implantitis. Dentistry IQ
Froum, S. J., Froum, S. H., & Rosen, P. S. (2015). A Regenerative Approach to the Successful Treatment of Peri-implantitis: A Consecutive Series of 170 Implants in 100 Patients with 2-to 10-Year Follow-up. The International journal of periodontics & restorative dentistry, 35(6), 857-863.
Geisinger, M. L., Holmes, C. M., Vassilopoulos, P. J., Geurs, N. C., & Reddy, M. S. (2014). Is Laser Disinfection an Effective Adjunctive Treatment to Bone Augmentation for Peri‐Implantitis? A Review of Current Evidence. Clinical Advances in Periodontics, 4(4), 274-279.
Klinge, B., Gustafsson, A., & Berglundh, T. (2002). A systematic review of the effect of anti‐infective therapy in the treatment of peri‐implantitis. Journal of clinical periodontology, 29(s3), 213-225.
برگردان از گروه دندانپزشکان دندال



